Инвагинация кишечника
Этот вид непроходимости встречается нечасто. По данным отечественных и зарубежных авторов, за период 1955—1980 гг. из 31 230 больных с острой кишечной непроходимостью у 2538 (8,12 %) была инвагинация кишечника. У разных авторов частота этого вида непроходимости колебалась от 1,06 до 20,2 % [Алексеев П. П. и др., 1973; Доронин Ф. Н. и др., 1973]. Наибольшее число наблюдений инвагинаций кишечника приводят А. П. Лебедев (1969) — 409, И. Д. Корабельников (1973)—240, П.П.Алексеев (1973) —187, А. И. Краковский (1973) —175. Наблюдали 12 больных с этим заболеванием, что составило 0,85 % от всех случаев острой кишечной непроходимости. Из них у 6 больных была инвагинация тонкой кишки в тонкую, у 3 — тонкой в толстую и у 3 — толстой в толстую кишку.
Патогенез развития инвагинации сложен. Предложено несколько теорий, объясняющих возникновение этого заболевания. Наиболее распространенными из них являются спастическая, паралитическая и механическая. В основе этих теорий лежит один механизм — нарушение перистальтики отдельных сегментов кишечника. Оно может проявляться спазмом участка кишки и тогда этот сегмент внедряется в соседний, как правило, дистально расположенный отдел кишки, имеющий нормальный
тонус. Нарушение моторной функции может проявиться парезом сегмента, и тогда в него внедряется выше расположенный участок кишки. Иногда наблюдаются одновременно оба эти процесса: один участок паралитически расширен, другой, рядом расположенный, спастически сужен. В этих условиях легко может произойти внедрение одного сегмента в другой. Такой комбинированный, спазмопаралитический, патогенез развития инвагинации имеет в настоящее время наибольшее признание и объясняется глубокими и сложными механизмами иннервации кишечника. Инвагинация чаще бывает нисходящей, когда верхний сегмент внедряется в нижерасположенный, и реже — восходящей, когда внедряется дистальный отдел в проксимальный.
Механическая теория развития инвагинации только в самом начале предполагает действие фактора, механически проталкивающего один сегмент кишки в другой (плотный кал, клубок глист, опухоль), а затем и в этих условиях основной эффект оказывает нарушение перистальтики.
В каждом отдельном случае трудно бывает найти тот пусковой механизм, который привел к нарушению перистальтики. Инвагинация кишечника часто развивается у людей, имеющих какие-то анатомо-физиологические особенности строения кишки и ее поддерживающего аппарата: длинную брыжейку, наличие брыжейки там, где ее не должно быть, удлинение всего кишечника или отдельных его сегментов, тупой илеоцекальный угол, аномальное положение различных отделов кишечника и др. Несомненно, что в этих случаях имеется и нарушение иннервации, что может проявляться в некоординированной перистальтике. А.П.Лебедев (1969) у 27,1 % больных с инвагинацией считал наличие подвижной слепой кишки с длиной брыжейкой единственной причиной этого заболевания.
Воспалительные изменения в кишечнике, в червеобразном отростке, в брыжейке кишки, наличие язв, рубцов могут быть причиной инвагинации. Особенно часто пусковым фактором служит аппендицит, как хронический, так и острый, а также культя после удаления червеобразного отростка [Качкачишвили Т. Г., 1964, и др.]. S. Wolfson и соавт. (1984) описали один случай илеоцекальной инвагинации через 2 нед после аппендэктомии и нашли в английской литературе еще 19 подобных наблюдений.
По данным А. П. Лебедева (1969), аппендицит явился причиной инвагинации у 17,6 % больных. У жителей Индии широко распространена инвагинация на почве амебной дизентерии [Балича А., 1956]. J. Clerget-Jurnand и соавт. (1984) установили зависимость развития инвагинации от употребления большого количества растительной пищи у жителей стран Центральной Африки.
Опухоль кишки довольно часто способствует внедрению одного участка кишки в другой. В этих случаях опухоль под влиянием усиленной перистальтики, внедряясь в нижерасположенные отделы, увлекает за собой стенку кишки и приводит к инвагинации. Опухоли могут быть различного строения: доброкачественные и злокачественные (полипы, рак и др.) [Шаваров И. Г. и др., 1983; Heidenreich A. et al., 1975; Schuind F. et al., 1985]. Д. П. Чухриенко (1958) обнаружил опухоли и считал их причиной инвагинации у 25,5 % больных, Г. М. Щекотов (1966) — у 33,33 %.
Мы наблюдали 6 больных с инвагинацией тонкой кишки в тонкую. Причиной инвагинации у 4 из них явились одиночные доброкачественные опухоли тонкой кишки. У 2 больных инвагинация была обусловлена интенсификацией моторной функции кишечника на фоне множественного полипоза тонкой кишки (сидром Пейтца — Егерса — Турена). При этом у одного из них формирование инвагинатов удалось наблюдать в ходе операции.
Из 257 больных, оперированных по поводу рака толстой кишки, у одного из них обнаружили инвагинацию слепой кишки с опухолью в поперечную ободочную кишку. По данным J. Bussmann и соавт. (1974), С. Kararousis и соавт. (1974), 80—100 % инвагинаций у взрослых обусловлены органическими поражениями кишечной стенки, причем чаще при внедрении толстой кишки.
Наличие глистов в кишечнике, и в частности аскаридоз, может служить причиной инвагинации. Механическое и токсическое действие паразитов прежде всего приводит к нарушению перистальтики кишечника, развитию спазма в одних местах, пареза в других, что и является причиной инвагинации. По данным А. П. Лебедева (1969), у 6% больных инвагинация возникла вследствие аскаридоза.
Нарушению перистальтики, а следовательно, и развитию инвагинации могут способствовать и такие факторы, как прием большого количества растительной грубой пищи, наличие инородных тел в кишечнике, расстройства кровоснабжения отдельных участков кишки, травма, в том числе и операционная, брюшной полости. В некоторых случаях не удается установить провоцирующую причину.
При внедрении одной кишки в другую всегда образуется минимум три цилиндра из кишечных стенок. Наружный цилиндр называют воспринимающим (intus-suscipiens), внутренний и средний цилиндры образуют инвагинат (invaginatum или intussusceptum). В инвагинате различают головку, это место перехода внутреннего цилиндра в средний, и шейку — место перехода среднего в наружный цилиндр. Иногда бывают двойные, тройные инвагинации, тогда число цилиндров может быть 5—7 и даже 9.
Инвагинации кишечника относят к смешанным формам кишечной непроходимости. При них могут действовать как обтурирующий, так и странгуляционный механизмы, а чаще и тот, и другой факторы. Внедренная кишка с самого начала может вызвать обтурацию просвета, особенно если присоединяется ее воспалительный отек. Одновременно в ней наступает нарушение кровообращения вследствие втяжения брыжейки, вместе с инвагинатом.
Оба эти фактора приводят к различной степени кишечной непроходимости и нарушению жизнеспособности инвагината, вплоть до некроза его.
Из многочисленных классификаций инвагинаций по локализации наибольшее практическое значение, по нашему мнению, имеет схема, предложенная А. Р. Шуринком (1958), в соответствии с которой выделяют тонкокишечную, подвздошно-ободочную, слепоободочную и толстокишечную инвагинации. Изредка встречаются и другие виды инвагинации (еюногастральная, дивертикулокишечная, аппендикоцекальная), но они не имеют большого практического значения.
Наиболее частым видом инвагинации является слепо-ободочная, которая составляет 45—63 % [Шуринок А. Р., 1958; Портной В. М., 1963; Лебедев А. П., 1969]. Важно отметить, что при этом слепая кишка внедряется в восходящую ободочную, она может втянуть за собой и подвздошную кишку, но говорить об инвагинации последней нельзя, так как сама подвздошная кишка не внедряется через илеоцекальный клапан в слепую кишку.
Подвздошно-ободочная инвагинация составляет 12 — 17% [Портной В. М., 1963; Лебедев А. П., 1969]. Это тяжелая форма заболевания, так как подвздошная кишка проходит через илеоцекальное отверстие, где ее брыжейка, да и сама кишка подвергаются значительному сдавлению и заболевание протекает по типу странгуляционной непроходимости.
Толстокишечная инвагинация, когда один отдел толстой кишки внедряется в другой сегмент толстой же кишки, составляет 8—15 % [Шуринок А. Р., 1958; Чухриенко Д. П., 1958]. Этот вид непроходимости чаще протекает по типу хронической, поддается консервативным мероприятиям.
Тонкокишечная инвагинация заключается во внедрении одного участка тонкой кишки в другой отдел тонкой же кишки. Она может наблюдаться на всем протяжении тонкой кишки, протекает чаще по типу странгуляционной непроходимости. Частота ее составляет 10—18 % [Качкачишвили Т. Г., 1964; Лебедев А. П., 1969].
Многие авторы объединяют все инвагинации, образующиеся в илеоцекальном углу, в одну группу и обозначают их как илеоцекальная инвагинация. Это целесообразно с практической точки зрения, так как лечебная тактика при них одинакова, хотя клинические проявления при подвздошно-ободочной и слепо-ободочной имеют некоторые различия. По данным Д. П. Чухриенко (1960), при илеоцекальной инвагинации головка инвагината в 68,2 % случаев находится в восходящей ободочной кишке, в 31,8 % — в более дистальных отделах ободочной кишки.
Среди толстокишечных инвагинаций представляют интерес перемещение головки инвагината в прямую кишку (колоректальная инвагинация), а также инвагинация с выходом головки инвагината через прямую кишку (колоанальная инвагинация). Последний вид инвагинации встречается редко. А. П. Лебедев (1969) нашел в отечественной литературе 20 случаев и описал 3 своих наблюдения. По данным J. Lataste и соавт. (1975), во французской медицинской печати опубликованы сообщения о 6 больных с выпадением инвагината через прямую кишку и 11 случаев колоректальных инвагинаций. Почти всегда причиной инвагинаций является опухоль кишки. Длина выпавшей части инвагината достигает 30 см.
В прямую кишку могут перемещаться не только левые отделы ободочной кишки, но и поперечная ободочная кишка и даже правая половина ободочной кишки [Cler-get-Gurnaud J. et. al., 1984].
Одним из исходов инвагинации может быть некроз инвагината и отторжение его через прямую кишку. W. Robb и соавт. (1962) нашли в литературе 28 случаев спонтанного отделения инвагината и излечения инвагинации. Чаще такой исход наблюдается у взрослых при тонкокишечной инвагинации. К. Schulze и соавт. (1979), G. Gomez и соавт. (1984) наблюдали отторжение инвагината сигмовидной ободочной кишки.
Долгое время было распространенным утверждение о том, что инвагинации кишечника чаще встречается у детей. И сейчас приводят статистики, подтверждающие это положение. Однако у нас в стране инвагинация значительно чаще стала встречаться у взрослых людей старше 20 лет. По данным А. П. Лебедева (1969), 56,4 % всех больных с инвагинацией были старше 20 лет. У мужчин это заболевание встречается в 1,5—2 раза чаще.
Клиника инвагинации разнообразна и определяется многими факторами, такими как локализация и вид инвагинации, степень нарушения кровоснабжения в инвагинате, давностью заболевания, состоянием и возрастом больного.
Однако в большинстве случаев можно наблюдать основные признаки кишечной непроходимости: боли в животе, тошноту и рвоту, задержку стула и газов. Наиболее постоянным симптомом, который встречается при всех видах инвагинаций, является боль. Как правило, с самого начала боль носит схваткообразный характер, причем приступы повторяются через каждые 10—15 мин. При тонкокишечной и подвздошно-ободочной инвагинации боли наступают внезапно, они сразу сильные и нарастающие. При толстокишечной инвагинации боли возникают постепенно, они чаще постоянные, только при пальпации живота могут принять схваткообразный характер. Частым симптомом является многократная, не приносящая облегчения рвота, которая наблюдается у 70—80 % больных. В запущенных стадиях рвота может носить каловый характер.
Задержка стула и газов не постоянный симптом. При тонкокишечной и подвздошной-ободочной инвагинации стул может быть, так как вся толстая кишка проходима. При толстокишечной инвагинации полная обтурация развивается редко, как правило, остается просвет в кишке на уровне инвагината, что также позволяет иметь стул.
Однако рефлекторный парез кишечника с чувством переполнения живота и истинное вздутие живота свидетельствует о задержке кишечного содержимого. И если даже в начале заболевания был акт дефекации, то в ближайшие же часы появляется задержка газов и стула, а при толстокишечной инвагинации — тенезмы.
Частым симптомом инвагинации являются кровянистые выделения из прямой кишки. Источником кровотечения служит слизистая оболочка инвагината, поэтому характер выделяемой крови зависит от его локализации. В ранние сроки, через несколько часов, этот признак появляется при толстокишечной и слепо-ободочной инвагинации и его может не быть при тонкокишечном внедрении. Среди всех больных с инвагинацией выделение крови из прямой кишки наблюдается у 42 % [Лебедев А. П., 1969]. При осмотре живота можно отметить умеренное вздутие его при мягкой брюшной стенке. В некоторых случаях заметно западение правой подвздошной области (симптом Данса). Но наиболее важным признаком инвагинации служит прощупываемое в брюшной полости опухолевидное образование. Оно плотноэластической консистенции с гладкой поверхностью, округлой или продолговатой формы, умеренно болезненное и слегка подвижное. По данным А. П. Лебедева (1969), у 53 % больных инвагинат четко определялся, а у 19 % высказано подозрение на наличие образования в брюшной полости. Важным признаком инвагината, отличающим его от истинных опухолей, является спастическое сокращение его во время пальпации, усиление боли в результате появления перистальтики, а в некоторых случаях расправление инвагинации и исчезновение инвагината. Локализация образования может быть различной и зависит от вида инвагинации. Следует помнить, что инвагинат может перемещаться по брюшной полости. По мере все большего внедрения он передвигается по ходу толстой кишки. В связи с этим у некоторых больных инвагинат можно прощупать при пальцевом исследовании прямой кишки. Он имеет гладкую поверхность, покрыт неизмененной слизистой оболочкой, малоподвижен, слегка болезненный. Если, помимо этого, наблюдаются умеренные схваткообразные боли в животе и кровянистые выделения из прямой кишки, то отличить такое образование от обтурирующей злокачественной опухоли можно только по гистологическим данным.
Примером может служить следующее наблюдение.
Больной Б., 68 лет, поступил 19.02.83 г. с жалобами на постоянные боли в левой подвздошной области, частые ложные позывы на стул, выделения слизи и крови из прямой кишки. Болен в течение 2 сут, когда после приема салата из свежей капусты возникли сразу резкие боли внизу живота. После приема анальгина боли уменьшились, но появились частые, через каждые 15—20 мин ложные позывы на стул. В течение 2 дней самостоятельно лечился дома слабительными средствами. При поступлении в стационар живот вздут, мягкий, болезненный в левой подвздошной области. Сигмовидная ободочная кишка пальпировалась в виде плотного спазмированного тяжа. При пальцевом исследовании прямой кишки отмечена пустая ампула ее. На высоте 8-9 см определялось опухолевидное образование, умеренно болезненное, подвижное, покрытое неизмененной слизистой оболочкой. При фиброколоноскопии аппарат проведен выше образования, до средней трети сигмовидной ободочной кишки. Сама «опухоль» ярко-красного цвета, мягкой консистенции, почти полностью закрывает просвет кишки, умеренно кровоточит.
Несмотря на то что некоторые хирурги высказывали мысль о наличии инвагинации, результаты гистологического исследования, при котором была обнаружена «ворсинчатая опухоль местами с участками атипии», дали основание расценивать заболевание как рак прямой кишки. После очистительных клизм у больного был стул, но оставались боли внизу живота, частые, до 6—7 раз в день, позывы на стул, выделения слизи и крови. В связи с появлением признаков тазового перитонита 2.03.83 г. больной оперирован. В брюшной полости обнаружен мутный выпот, в малом тазу фибринозно-гнойный перитонит и конгломерат спаянных петель тонкой и толстой кишок, большого сальника. Конгломерат не разделяли, источник перитонита не обнаружен, но через тазовую брюшину прощупывалась неподвижная опухоль, что и заставило хирургов остановиться на диагнозе рак прямой кишки IV стадии. Брюшная полость промыта, наложена двуствольная трансверзостома. После операции продолжали беспокоить боли внизу живота, из прямой кишки выделялась гнойно-геморрагическая жидкость, температура тела поднималась до 39 °С. Больной умер через 2 мес 2.05.83 г. от кровоизлияния в мозг. На вскрытии обнаружена инвагинация ректосигмоидного отдела в ампулу прямой кишки с очаговым некрозом инвагината.
При рентгенологическом исследовании брюшной полости в зависимости от выраженности клиники можно обнаружить все или некоторые признаки кишечной непроходимости: скопление газа в разных участках кишечника, горизонтальные уровни жидкости, чаши Клойбера, запустение дистальных от инвагината отделов кишечника. Эти признаки могут подтвердить клиническое подозрение на наличие непроходимости и, таким образом, более четко определить выбор лечебной тактики. В сомнительных случаях следует использовать рентгенологическое исследование с контрастным веществом. И здесь мы придерживаемся такого правила: если на основании предыдущего исследования высказано подозрение на тонкокишечную непроходимость, то надо давать сульфат бария через рот и следить за его продвижением. Если подозревается заболевание толстой кишки, то исследование следует проводить с помощью бариевой клизмы. При всех видах инвагинаций, кроме тонкокишечной, ирригоскопия может оказаться высокоэффективной в установлении диагноза. При этом можно определить имеется ли полная обтурация толстой кишки или дефект наполнения на месте инвагината. Дефект имеет ровные контуры, выступает в просвет кишки в виде «кокарды», «серпа» [Пугачев А. Г., 1963]. Попадание бария между наружным и средним цилиндрами может дать картину двузубца, а если еще и во внутренний цилиндр проникает контраст, то образуется фигура трезубца [Зедгенидзе Г. А., Линденбратен Л. Д., 1957].
Клиническая картина при инвагинации может развиваться остро или постепенно, и позже приобретать хроническое или рецидивирующее течение. Острое начало характерно для тонкокишечной и подвздошно-ободочной инвагинации и в большинстве случаев в дальнейшем заболевание прогрессирует. Однако у некоторых больных после непродолжительного приступа острых болей со рвотой интенсивность признаков снижается и заболевание принимает хроническое течение с периодическими через разные промежутки времени умеренными обострениями.
При различных видах илеоцекальной инвагинации Д. П. Чухриенко (1960) у 24 % больных наблюдал постепенное начало и еще у 4 % хроническое течение. Однако в дальнейшем по типу относительной непроходимости заболевание протекало у 68 % больных. При толстокишечной инвагинации медленное начало было у 2/3 больных, а при тонкокишечной — только в 40,8 % случаев. А. П. Лебедев (1969) отметил хроническое течение у 9,05—9,58 % больных со всеми видами инвагинаций. Клиническое течение в этих случаях характеризуется приступообразнными болями в животе, которые не имеют никакой закономерности в своем появлении. Они могут обостряться 2—3 раза в день, а могут отсутствовать, особенно при адекватном лечении, несколько дней. Все же умеренные ноющие локальные боли остаются и при хронической непроходимости. В этих случаях наблюдаются кратковременные вздутия живота, тенезмы, иногда понос, очень редко кровянистые выделения из прямой кишки. На фоне такой стертой клинической картины важным признаком хронической инвагинации является прощупываемая у большинства больных опухоль в животе.
Некоторые хирурги предлагают различать хроническую и рецидивирующую инвагинацию. В первом случае внедрившаяся кишка долгое время находится в таком состоянии. При этом сохраняется проходимость просвета кишки и не наступает выраженного нарушения кровоснабжения инвагината. Клинически такая инвагинация протекает по типу частичной кишечной непроходимости. При рецидивирующей форме через некоторое время после внедрения кишки наступает самостоятельная или под влиянием консервативного лечения дезинвагинация, но вскоре снова происходит инвагинация. Так может повторяться несколько раз, пока в кишке не разовьются изменения, которые не позволят ей дезинвагинироваться [Альтшуль А. С., 1962, Норенберг-Чарквиани А. Е., 1969].
Лечение больных с инвагинацией может быть консервативным и хирургическим. Хорошего результата от консервативной терапии можно ожидать только при илеоцекальной или толстокишечной инвагинации, и только в первые часы развития этого заболевания, когда еще не образовались воспалительные сращения между цилиндрами. Острое и прогрессирующее течение заболевания следует считать противопоказанием к консервативной терапии.
Консервативное расправление инвагинации возможно с помощью сифонных клизм, введения в прямую кишку воздуха или контрастного вещества и с помощью фиброколоноскопа. Все эти манипуляции следует делать очень осторожно, не упорствуя, помня о возможных, необратимых изменениях в инвагинате. А. П. Лебедев (1969) получил хорошие результаты у 48 (11,7%) больных при применении комплекса консервативных методов, таких как теплые ванны, очистительные или сифонные клизмы, двусторонняя околопочечная блокада, бариевая клизма, нежная пальпация живота. Эти манипуляции не следует продолжать более 2—3 ч. Если в животе остаются постоянные боли, а тем более схваткообразные, и прощупывается инвагинат в брюшной полости, это служит показанием к оперативному вмешательству.
Мы нашли только одно сообщение о применении фиброколоноскопа для дезинвагинации кишки [Романов В. А. и др., 1977]. У больного с хронической формой подвздошно-слепокишечной инвагинации иод влиянием инсуфляции воздуха через фиброколоноскоп длина инвагината уменьшилась с 5 до 2,5 см, но полного расправления не произошло.
Предоперационная подготовка, помимо проведенных консервативных мероприятий, должна включать внутривенное введение жидкости, в том числе полиионных растворов, гидрокарбоната натрия, детоксикационных средств, дезагрегангов, антибиотиков, симптоматических средств, промывание желудка.
Операцию необходимо проводить под общей анестезией через широкую срединную лапаротомию. После вскрытия брюшной полости обязательно введение 0,25 % раствора новокаина в брыжейку инвагинированного участка и в корень тонкой кишки.
В настоящее время применяют два оперативных приема при инвагинации: дезинвагинацию и резекцию пораженного участка кишки. Дезинвагинация возможна только в ранние сроки после начала заболевания. Так, она оказалась успешной у 94,3 % больных с продолжительностью заболевания не больше суток, у 65,4 % при заболевании до 36 ч и только у 30,4 % — со сроком 3 сут [Лебедев А. П., 1969].
Существуют различные методики дезинвагинации. Важно помнить, что не должно быть никакого насилия, нельзя вытягивать внедрившуюся кишку из инвагината. Дезинвагинацию следует производить путем легкого надавливания на головку инвагината. Это можно производить двумя сомкнутыми пальцами или кончиками пальцев либо сжимая головку ладонью. Во всех случаях это надо делать осторожно. Второй рукой поддерживают выводимую кишку с тем, чтобы можно было сразу и со всех сторон осмотреть ее.
Дезинвагинацию следует производить при хорошем отграничении пораженного участка от свободной брюшной полости. Если между наружным и средним цилиндром имеются сращения и кишка не выводится, то лучше оставить этот метод и приступить к резекции.
После дезинвагинации надо внимательно осмотреть выведенную кишку и оценить ее жизнеспособность. Мы используем те же критерии, что и при других видах непроходимости: цвет, тургор, перистальтику кишки, блеск брюшины, пульсацию сосудов.
Если кишка жизнеспособна, то при илеоцекальной инвагинации встает вопрос о фиксации слепой кишки и удалении червеобразного отростка. Считаем, что это надо делать. Червеобразный отросток в этих случаях, как правило, имеет воспалительные изменения, роль его в развитии инвагинации может быть и первичной, поэтому следует выполнять аппендэктомню. Фиксацию слепой кишки лучше производить по методам Ильина или Диксона — Майера. Дезинвагинированную жизнеспособную кишку при тонкокишечной и толстокишечной инвагинации после введения в их брыжейки 0,25 % раствора новокаина опускают в брюшную полость, не производя каких-либо фиксирующих операций.
Если не удается расправить инвагинацию или если после извлечения кишка оказалась с участками некроза, то надо делать резекцию пораженного сегмента. При илеоцекальной инвагинации операция заключается в правосторонней гемиколэктомии с наложением илеотрансвер-зоанастомоза. При наличии небольших участков некроза на слепой кишке можно ограничиться резекцией ее купола. Не следует применять резекцию илеоцекального угла с оставлением восходящей ободочной кишки, так как илеоасцендоанастомоз всегда является слабым местом. Это объясняется возможным нарушением кровоснабжения после перевязки подвздошно-ободочной артерии и тонкой стенкой восходящей ободочной кишки, швы на которой могут проникать в ее просвет. В связи с этим при ограниченном некрозе в слепой и восходящей ободочной кишке или в терминальном отделе подвздошной лучше расширить операцию до правосторонней гемиколэктомии.
В тех случаях, когда при подвздошно-слепокишечном внедрении не удается произвести дезинвагинацию, М. Grob (1957) предложил выполнять резекцию инвагинированного участка через слепую кишку. После установления показаний к резекции внедренную подвздошную кишку подшивают к слепой по всей окружности. Затем делают разрез по ленте слепой кишки, инвагинат выводят наружу и отсекают с оставлением культи длиной 1 —1,5 см. Надо следить, чтобы стенки культи были жизнеспособными. По краю разреза накладывают кетгутовые швы, формирующие анастомоз. Для опорожнения тонкой кишки в нее через анастомоз проводят дренажную трубку, наружный конец которой через рану слепой кишки выводят на переднюю брюшную стенку. Края раны слепой кишки герметично подшивают к париетальной брюшине. По мнению многих, такая операция не травматична и легко переносится даже детьми. Дренаж удаляют на 4—5-е сутки. Цекостома обычно закрывается самостоятельно.
Такая же внутрикишечная резекция инвагината при тонкокишечной инвагинации подробно описана Ф. Лежаром (1941). Однако в этих случаях труднее вывести наружу инвагинат. При больших его размерах надо делать длинный разрез на кишке, что вызовет затруднения при ликвидации этого дефекта. Кроме того, по линии анастомоза могут развиваться рубцовые стриктуры.
При резекции тонкой кишки надо придерживаться правила удаления 30—40 см приводящего и 15—20 см отводящего конца. Это следует делать потому, что некроз кишки, как при всякой странгуляционной непроходимости, может распространяться дальше видимых границ. Надо также учитывать возможность продолженного тромбоза сосудов брыжейки. На тонкой кишке анастомоз после резекции формируют по типу конец в конец.
При некрозе толстой кишки также производят резекцию сегмента кишки, вовлеченного в инвагинат, с анастомозом конец в конец. Однако в некоторых случаях целесообразно отказаться от первичного соустья, а закончить операцию выведением обоих или одного проксимального конца кишки. Это необходимо делать при тяжелом общем состоянии больного, наличии перитонита, технических трудностях наложения анастомоза.
Для резекции толстой кишки можно применить метод Одерфельда, заключающийся в резекции толстой кишки и удалении инвагината через задний проход (рис.). После перевязки и пересечения брыжейки инвагината производят резекцию толстой кишки вместе с шейкой инвагината. Свободный инвагинат уходит в дистальный конец кишки и потом самостоятельно отходит через задний проход. Его можно извлечь из кишки и удалить через рану. После этого формируют анастомоз конец в конец. А. Е. Норенберг-Чарквиани (1969) подчеркивает целесообразность применения метода Одерфельда.
Трудно решить вопрос о методе операции при выпадении инвагината через задний проход. Вправление такого инвагината с последующей дезинвагинацией со стороны просвета прямой кишки, иногда с помощью ректоскопа, представляет большие технические трудности, возможно только в ранние сроки, сопряжено с опасностью ложного вправления и, как правило, заканчивается рецидивом заболевания. Отсечение выпавшего инвагината по Микуличу чревато развитием тяжелых осложнений (кровотечение, перитонит) и дает высокую послеоперационную летальность. По-видимому, наиболее приемлемой операцией в этих случаях может быть резекция пораженного участка толстой кишки, чрезбрюшная или брюшно-анальная резекция прямой кишки вместе с инвагинатом.
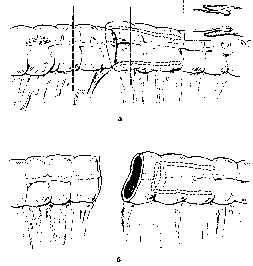
Рис. Резекция толстой кишки при ее инвагинации, а — границы резекции; б — оставление инвагината в отводящей петле.
По данным J. Lataste и соавт. (1975), из 16 опубликованных в литературе колоректальных и колоанальных инвагинаций в 11 случаях произведена сегментарная колэктомия, в 2 — операция Гартмана, в 3 — левосторонняя колэктомия и в 2 — наложение подвздошной колостомы. J. Lataste и соавт. (1975) и Н. Schaube и соавт. (1985) у 2 больных с сигморектальной инвагинацией во время операции вначале произвели дезинвагинацию, а затем резекцию сигмовидной ободочной кишки и ректосигмовидного отдела прямой кишки.
В сложное положение попадает хирург, если после дезинвагинации обнаруживает опухоль в области головки инвагината. При нежизнеспособной кишке показания к резекции абсолютные и в этих условиях опухоль удаляют вместе с кишкой. Если кишка жизнеспособна, то характер операции определяется состоянием больного и строением опухоли. Удовлетворительное состояние больного и подозрительная на злокачественный рост опухоль в большей степени являются показаниями к первичной резекции кишки. Если состояние больного тяжелое, то удаление опухоли следует отложить на второй этап. При доброкачественном характере опухоли надо помнить о возможности удаления ее через фиброколоноскоп, что целесообразно делать через 10—12 дней после первой операции. D. Weilbaecher и соавт. (1971) считали, что у взрослых в 24 % случаев тонкокишечных и в 54 % случаев толстокишечных инвагинаций они обусловлены наличием злокачественных опухолей, в связи с чем авторы рекомендовали выполнять резекцию кишки.
Среди различных методов лечения инвагинации кишечника наиболее часто применяют дезинвагинацию. По данным А. П. Лебедева (1969), из 349 оперированных больных у 265 (75,93%) выполнена дезинвагинация, у 62 (17,76 %) — резекция кишки и у 22 (6,3 %) — другие операции. По сборной статистике А. Е. Норенберга-Чарквиани (1969), у 74,8% оперированных больных произведена дезинвагинация, у 22,7 % — резекция кишки, у 2,5 % — прочие операции.
По данным из 6 больных с тонко-тонкокишечной инвагинацией у 3 потребовалась резекция тонкой кишки. У одного из них основанием для резекции явились гемоциркуляторные изменения в стенке в результате странгуляции и у 2 резекция предпринята с целью удаления доброкачественных опухолевых образований. Летальных исходов в этой группе больных не было. При тонкотолсто-кишечной инвагинации всем больным удалось произвести дезинвагинацию с хорошим исходом. Худшие результаты получены при толсто-толстокишечной инвагинации. У одного больного выполнена резекция сигмовидной ободочной кишки вместе с инвагинатом по Гартману. Двум больным с колоректальной инвагинацией произведено наложение подвздошной колостомы, причем у одного инвагинат был принят за неоперабельную раковую опухоль, а у второго — был вклинен в малый таз. Оба больных умерли после операции.
Летальность после операций по поводу инвагинации кишечника составляет 13—19 %. После дезинвагинации умирает 8—12 %. после резекции кишки — 27—36 % оперированных [Стручков В. И., 1956; Лебедев А. П., 1969; Норенберг-Чарквиани А. Е., 1969].